Con más de 150 millones de usuarias en el mundo, los dispositivos intrauterinos (DIU) son el método de anticoncepción reversible de primera elección, seguido por la píldora y el preservativo masculino. Es Richard Richter quien describe por primera vez en 1909 en Wadelburg, Polonia, un dispositivo intrauterino de propósito anticonceptivo: un anillo de crin de Florencia o pelo de Mesina. Para el año 1928 el alemán Ernst Grafënberg crea el primer DIU, dado a conocerse formalmente en el año 1929 en Londres en el Congreso Internacional de Reforma Sexual. Se trataba de un anillo de 1,5 cm de diámetro fabricado con una hebra de plata modelada en forma de espiral.

Más tarde, en 1960 se da un avance importante en el mejoramiento de la tecnología de fabricación de los DIU con el descubrimiento del polietileno, un plástico biológicamente inerte y temporalmente deformable. Dos años más tarde se crea el DIU de alambre de cobre. La incorporación del cobre permitió aumentar la eficacia de los dispositivos intrauterinos al mismo tiempo que se disminuía su talla, facilitando su colocación y mejorando su tolerancia. Poco después una gran variedad de modelos de DIU inertes o bioactivos en cobre, de progesterona o de levonorgestrel hicieron su aparición.
Hoy en día los dispositivos intrauterinos inertes no son utilizados más que en casos excepcionales cuando se manifiesta una poco común reacción adversa al cobre, lo que reduce las alternativas del mercado a dos variedades principalmente: el dispositivo intrauterino de cobre y el sistema intrauterino hormonal.
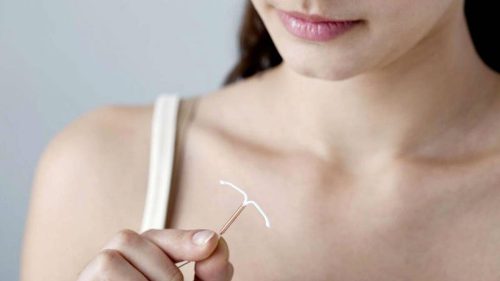
Dispositivo intrauterino de cobre
Se trata de un pequeño dispositivo con una banda de cobre a su alrededor que se inserta en el útero, situándose entre el endometrio y la mucosa cervical, donde libera de manera progresiva un compuesto activo a fin de evitar el embarazo. Es de fácil inserción y remoción. El compuesto de cobre es radiopaco lo que permite la visualización del DIU tanto por ecografía como por radiografía, garantizando una rápida localización. Su eficacia anticonceptiva varía de 5 a 10 años según el modelo.
El DIU de cobre puede presentar distintas formas, siendo la más común la forma de T. Contiene generalmente un hilo de cobre enrollado alrededor de la rama principal. Gracias a los avances médico-tecnológicos en los últimos tiempos se han desarrollado distintos modelos de este método anticonceptivo:
DIU de primera generación: cuerpo de materia plástica (polietileno) en forma de 7 o de T rodeado en su tallo principal por un hilo de cobre de 200 mm2.
DIU de segunda generación: se trata de un cuerpo en forma de T dotado de una superficie de cobre más grande y con centro de plata en su interior. Con sus distintas innovaciones se aumentó la eficacia y durabilidad de este dispositivo.
DIU de tercera generación: cuenta con una superficie de cobre aún más amplia (320 mm2), con la adición de manchones de cobre suplementarios sobre los brazos. En algunos modelos el cuerpo plástico ha sido removido o se le han añadido brazos adicionales. Estos últimos se conocen como DIU de cobre multicarga, muy ventajosos dada su facilidad de inserción. En la actualidad se pueden encontrar variedades con brazos flexibles y curvos.
Hoy en día puede encontrarse en el mercado en variedad de tallas:
- DIU de cobre de talla estándar
- DIU de cobre corto, mejor adaptado para las mujeres de útero pequeño o nulíparas
Mecanismo de acción
Distintos mecanismos permiten al DIU de cobre tener una acción anticonceptiva. Tradicionalmente se cree que gracias a las modificaciones morfológicas y bioquímicas que conlleva, particularmente a nivel del endometrio, se bloquea la implantación del óvulo fecundado, teniendo por añadidura un efecto nocivo sobre el blastocito. Esta pérdida de viabilidad del óvulo en la cavidad uterina hace de este DIU un método abortivo.

Estudios recientes parecen mostrar que el dispositivo intrauterino de cobre podría tener una acción más temprana en el proceso de reproducción al alterar los espermatozoides y, posiblemente, también el óvulo, impidiendo así la fecundación de éste. Se cree que posee un efecto tóxico que causa modificaciones citológicas y bioquímicas de los fluidos uterinos y de las trompas de Falopio. Las implicaciones, notablemente éticas, de este tipo de fecundación que harían de este dispositivo un método anticonceptivo en lugar de abortivo son evidentes.
Más en detalle, se ha argumentado que la eficacia de este dispositivo está basada en otros mecanismos. Entre estos mecanismos se señala la intensa reacción inflamatoria aséptica inducida localmente al entrar en contacto un cuerpo extraño con el endometrio. Esta reacción causa en su entorno la activación de los lisosomas, entre otros cambios inflamatorios, que tienen un efecto espermicida. Además destaca el rol importante que juega el cobre. En efecto algunos autores consideran que la capacidad anticonceptiva del DIU reside en la superficie de cobre que posee, llegando a su máximo en superficies superiores a los 350 mm2.La influencia anticonceptiva del cobre también está asociada a oxidación de los átomos de cobre y la disolución ulterior de óxidos de cobre en el medio intrauterino.
Pareciera ser que estos mecanismos intervienen principalmente antes de la fecundación, modificando el desplazamiento de los espermatozoides, impidiendo la fecundación del óvulo por el espermatozoide, haciendo que el endometrio los trate como cuerpos extraños. Cabe destacar que la presencia intrauterina de un DIU de liberación de cobre no causa alteración mesurable de las concentraciones séricas del cobre, como tampoco de las concentraciones séricas de la ceruloplasmina. La cantidad promedio de cobre liberado diariamente por estos dispositivos no es más que de una centésima parte en comparación con la absorbida por la ingesta diaria a través de la alimentación.
Contraindicaciones en el uso del DIU de cobre
La tendencia general de la Organización Mundial de la Salud es de liberalizar de más en más la información sobre los dispositivos intrauterinos. Por ende, sólo las indicaciones que figuran en las monografías del diccionario Vidal tienen un valor médico-legal. Varias son las contraindicaciones señaladas en este compendio:
Contraindicaciones absolutas: se cuentan entre éstas las anomalías de la cavidad uterina, malformaciones y cicatrices uterinas, infecciones urinarias, endometriosis, inflamación de las trompas de Falopio, sospecha de neoplasia, tumores, fibromas, pólipos, antecedentes de infección pélvica reciente, hemorragias vaginales de origen desconocido, enfermedad de Wilson, hipersensibilidad al cobre, embarazo y lactancia, radioterapia o electroterapia de alta frecuencia en el área de la pelvis (ésta última sin embargo no ha sido demostrada).
Contraindicaciones relativas: se desaconseja su uso en caso de nuliparidad, disminorrea y menorragias.
Se debe tener especial atención en caso de enfermedad hemorrágica y tratamiento anticoagulante. Tampoco se debe ignorar la posible interacción con el uso concomitante de medicamentos antiinflamatorios.
Contraindicaciones transitorias: vaginitis, cervicitis, displasias cervicales y desequilibrio diabético
Dispositivos intrauterinos hormonales
Entre los DIU de liberación hormonal se distinguen dos tipos: de levonorgestrel y de progesterona. Se conocen también con el nombre de Sistema Intrauterino (SIU). Se trata de un pequeño cuerpo plástico en cuyo interior está contenida una dosis del progestágeno que es liberada paulatinamente en la cavidad uterina. Su eficacia anticonceptiva disminuye notoriamente a partir de los 5 años de implantado.

SIU de progesterona
Este dispositivo se compone de un cuerpo flexible de copolímero de etileno y de acetato de vinilo con forma de T de 32×36 mm. En su sección vertical posee un reservorio, en el cual se hallan contenidos 38 mg de progesterona natural diluida en una mezcla de aceite de silicona con sulfato de bario. Este recipiente se encuentra cubierto de una membrana del mismo material que el resto del dispositivo y cuya función es controlar la difusión de las hormonas desde el DIU hacia la cavidad uterina.
SIU de levonorgestrel o Mirena
Siendo éste el más popular de los dispositivos intrauterinos de liberación hormonal, en lugar de un filamento de cobre que rodea la rama vertical, el SIU Mirena consta de un reservorio en forma de cilindro en cuyo interior se introduce una mezcla homogénea de levonorgestrel (52 mg) y polidimetilsiloxan. Una vez insertado este DIU libera permanentemente una pequeña cantidad de este progestágeno en el interior de la cavidad uterina a través de la membrana de difusión. La dosis de liberación de esta hormona es de alrededor de 20 µg diarios y tiene un impacto significativo sobre el flujo menstrual, dado que disminuye o detiene progresivamente el desarrollo de la mucosa uterina, el endometrio. En efecto la duración y el volumen del flujo menstrual se ven disminuidos o desaparecen con el tiempo. Sin embargo durante el período de adaptación, entre 3 y 6 meses luego de insertado el dispositivo, pueden aparecer sangrados vaginales frecuentes o irregulares.
Mecanismo de acción
El mecanismo de acción anticonceptiva de los sistemas intrauterinos hormonales reside en sus efectos sobre el endometrio. Actúa disminuyendo el número de receptores de estrógeno e inhibiendo la fibrinólisis, teniendo como resultado la prevención de la proliferación del endometrio con atrofia de las glándulas endometriales, la desaparición de las arterias espirales y la reducción del flujo sanguíneo subendometrial. Estas modificaciones incapacitan al endometrio para la implantación del embarazo, a la vez que anulan otras de las funciones que intervienen en el mecanismo de reproducción.
Estos dispositivos actúan también antes de la fecundación al modificar la cantidad y viscosidad de la mucosa cervical por la acción del levonorgestrel, produciendo un espesamiento de esta mucosa, lo que impide el paso o penetración cervical de los espermatozoides. En un porcentaje bajo de casos, la ovulación se suprime durante los dos primeros años de utilización.
Ventajas de los dispositivos intrauterinos
Sus principales ventajas se pueden resumir a las señaladas a continuación:
- Alta eficacia anticonceptiva
- Simple y cómodo
- Larga vida útil
- Supresión del uso de hormonas (con el uso del DIU de cobre)
- Beneficios terapéuticos en el caso de reglas dolorosas y abundantes (con el uso del SIU hormonal)
Criterios de elección
A fin de hacer la elección que mejor se ajusta a cada mujer, ha de tenerse en consideración dos situaciones. Si se trata de un caso particular, han de evaluarse las contraindicaciones que en adelante se ilustrarán. En caso contrario, convendrá elegir el dispositivo intrauterino mejor conocido y de uso más frecuente. Se ameritará una evaluación médica previa para hacer la elección óptima.

Inserción del DIU
La inserción de un dispositivo intrauterino puede hacerse en cualquier momento del ciclo menstrual, sin embargo se recomienda su aplicación al final de la menstruación, de este modo se minimiza el riesgo de inserción en presencia de un embarazo no diagnosticado. Es posible insertar un DIU en caso de emergencia como dispositivo postcoital en un lapso no mayor a 6 días luego del coito sin protección. La eficacia del DIU postcoital es excelente e incluso superior a la de cualquier otro método anticonceptivo postcoital.
Igualmente puede ser insertado inmediatamente luego de un aborto o del postparto, teniendo en consideración que los riesgos de embarazo, mal posicionamiento y rechazo o expulsión son mayores. Es importante saber que la inserción de un dispositivo intrauterino después un aborto o del postparto no tiene incidencias en el restablecimiento del útero ni sobre la lactancia. De no hacerse la implementación inmediata deberá posponerse esta hasta el completo restablecimiento del aparato reproductor femenino, es decir, al menos seis semanas después del parto o aborto. En caso de cesárea se recomienda esperar al menos 12 semanas después del parto antes de la inserción de un DIU.
Previo a la introducción de este dispositivo debe procederse a una limpieza cuidadosa del cuello del útero y de la vagina, seguido de una histerometría, siendo éste momento preciso para la colocación del dispositivo. Esta medición uterina permite evaluar la permeabilidad del canal cervical, identificar la altura y profundidad uterina y verificar la dirección del útero. La técnica de inserción en sí misma varía según el modelo de DIU, lo que hace necesario una medición estricta de estos parámetros. En cualquier caso el dispositivo ha de ser bien posicionado en el interior del útero a fin de garantizar su eficacia. Bajo ninguna circunstancia el extremo vertical debe descender hacia el canal cervical o por debajo del istmo.
Retiro del DIU
En cuanto a su retiro, es conveniente realizar la extracción del DIU durante el período menstrual o justo antes del mismo. A nivel del brazo vertical los DIU constan de un hilo atado al extremo inferior que tiene por objeto facilitar su retirada por tracción simplemente con ayuda de unas pinzas. El extremo de este hilo debe ser percibido con facilidad al tacto en caso de un autoexamen con los dedos o bien durante un examen ginecológico. Su retirada debería ser indolora. Si se observa la ausencia de este filamento convendrá asegurarse de la presencia del dispositivo a través de una ecografía pélvica. Una vez detectado se procederá a su extracción con la ayuda de los instrumentos apropiados: sonda de Novak, pinza de Terrhun, extractor de Rozenbaum, Retrivette) o por medio de una histeroscopia.
Sea durante o después de la inserción o de la extracción el proceso debería ser indoloro. No obstante, las mujeres nulíparas son más susceptibles de padecer algún tipo de dolor o interrumpir la utilización de este método anticonceptivo que aquellas que ya han experimentado al menos su primer parto.
Complicaciones, efectos secundarios e inconvenientes con el uso del DIU
Los DIU modernos representan un método anticonceptivo de reducido costo, poco exigente, muy eficaz, con una baja tasa de problemas de observancia, generalmente bien tolerado y rápidamente reversible (el porcentaje de mujeres embarazadas luego de la retirada del DIU es de alrededor de 90% en un año). Pese a ello es necesario respetar estrictamente las contraindicaciones, elegir el DIU que mejor se adapte a cada mujer, implantarlo correctamente y mantenerlo bajo constante supervisión, puesto que algunas complicaciones pueden eventualmente surgir con el uso de estos dispositivos.
Entre las complicaciones, efectos secundarios e inconvenientes registrados se cuentan:
- Calambres y dolores abdominales
- Dismenorrea
- Sangrados excesivos y persistentes
- Perforación parcial o total y penetración de la pared cervical o uterina
- Desplazamiento descendente hacia el canal cervical, cambio de posición o inversión hacia el interior de la cavidad uterina
- Riesgo de desarrollar una enfermedad inflamatoria pélvica o infección genital
- Riesgo de embarazo y aborto espontáneo séptico
- Riesgo de embarazo ectópico
- Reacciones alérgicas de la piel (urticaria)
- Expulsión espontánea del dispositivo
- Infecciones por Chlamydia trachomatis
- Manchado fuera del período menstrual
- Quistes en los ovarios
- Los DIU hormonales pueden provocar los mismos efectos secundarios que otros anticonceptivos a base de progestágenos como la ganancia de peso y la aparición de acné
- La presencia del filamento externo puede ser notoria y causar incomodidad
- Requiere de varias visitas ginecológicas, tanto para su inserción como para su control permanente
- Desaparición del filamento externo en el interior de la vagina
- No protege contra las enfermedades de transmisión sexual (ETS) ni contra el virus de inmunodeficiencia humana (VIH).
- Amenorrea (con el SIU hormonal)


